Стационар: ул. Фортунатовская дом 1, корп.10
Болезнь Келлера-Фрайберга
Остеохондропатия головки плюсневой кости (болезнь Келлера-Фрайберга) чаще всего поражает головку второй плюсневой кости, однако примерно в четверти случаев поражается третья и еще реже четвертая плюсневая кость.
Заболевание чаще встречается в подростковом возрасте, частота его среди лиц женского и мужского пола составляет 5:1. Болезнь впервые описана в 1914 году, однако ее причины до сих пор до конца не изучен.
Фрейберг считал, что причиной заболевания является некроз кости в результате повторяющейся микротравматизации, причиной которой является относительно высокая длина второй плюсневой кости по сравнению с остальными. Эта теория в последующем получила подтверждение в ряде исследований.
Некоторые ученые считают, что головка второй плюсневой кости часто испытывает дефицит кровоснабжения приводящего в свою очередь к разрушению суставных поверхностей.
Есть мнение, что возможными причинами болезни является генетическая предрасположенность.
На основании рентгенологических изменений костей врачи выделяют 5 стадий в течении заболевания.
I стадия характеризуется формированием трещины в головке плюсневой кости. Это становится причиной воспаления, которое на рентгенограмме проявляется расширением суставной щели плюсне фалангового сустава.
На II стадии головка плюсневой кости уплощается вследствие рассасывания ее центральной части.
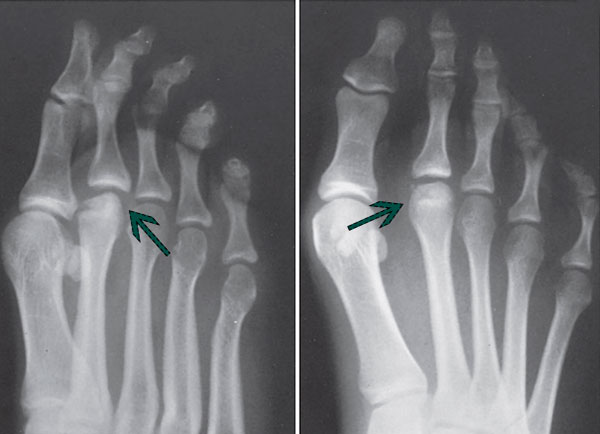
Рентгенологические признаки болезни Келлера. Ранние стадии заболевания характеризуются остеолизом и центральным коллапсом головки
III стадия характеризуется продолжающейся деформацией всей головки. Немного хряща остается на подошвенной поверхности головки.
В IV стадию формируются переломы измененной субхондральной кости, приводя к появлению в полости сустава свободных тел.
На V стадии головка плюсневой кости значительно уплощена и расширена, суставная щели сужена, появляются грубые вторичные артрозные изменения.
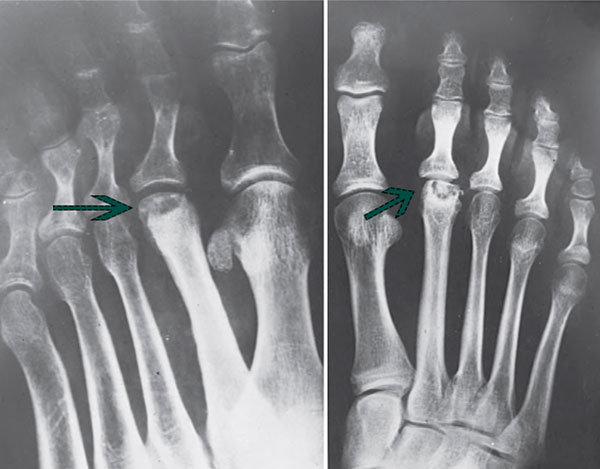
Рентгенологические признаки болезни Келлера. Поздние стадии заболевания: центральный коллапс и остеолиз головки.
Клиническая картина обычно характеризуется болью, отеком и ограничением движений в пораженном суставе. Симптомы усиливаются при физической активности и уменьшаются в покое.
При осмотре стопы отмечается увеличение объема второго плюсне-фалангового сустава вследствие синовита.
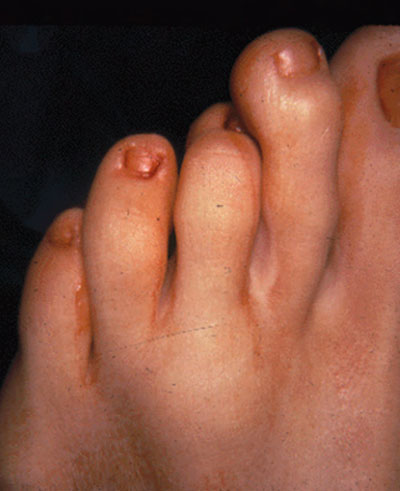
Местная температура тканей нередко повышена. Движения в суставе ограничены из-за боли. При длительном течении заболевания на подошвенной поверхности стопы под головкой соответствующей плюсневой кости может формироваться натоптыш, причиной которого обычно является деформация кости.
Диагноз подтверждается рентгенологически на основании признаков остеосклероза (уплотнения) на ранних стадиях заболевания и разрушения головки плюсневой кости на поздних стадиях. Определенной диагностической ценностью могут обладать радиоизотопные методы и МРТ, однако стандартной рентгенографии, тщательно собранного анамнеза и осмотра обычно бывает достаточно для постановки правильного диагноза.
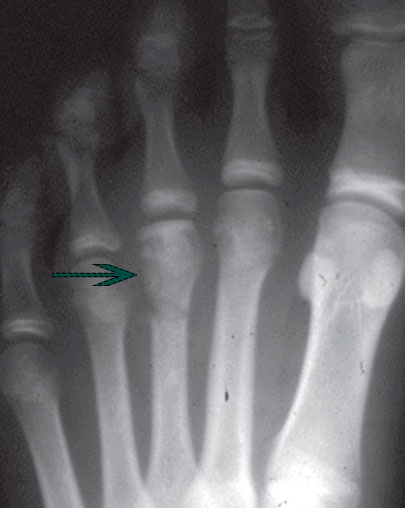
Рентгенограмма на которой отмечается формирование крупного остеофита (стрелка) в области третьего плюснефалангового сустава.
Лечение направлено в первую очередь на устранение имеющихся у пациента дискомфортных ощущений. На ранней стадии заболевания, особенно когда еще нет значительной деформации головки плюсневой кости, показана фиксация короткой шиной, допускающей возможность нагрузки, или использование жесткой послеоперационной обуви, позволяющей уменьшить нагрузку на пораженный сустав. При прогрессировании заболевания или, когда пациент обращается за помощью уже по прошествии острой фазы заболевания с нарастающей деформацией головки плюсневой кости, может быть показано оперативное лечение.
На ранней стадии заболевания (чаще всего это II стадия) операция включает дебридмент (чистку) сустава и резекцию (удаление) гипертрофированной кости.
В случаях более выраженного поражения сустава предложен целый ряд вариантов хирургического лечения, включающий остеохондропластику, декомпрессию головки, артроскопический дебридмент сустава, и различные остеотомии плюсневой кости.
Последние включают укорачивающие остеотомии, позволяющие разгрузить головку, и тыльные закрывающиеся клиновидные остеотомии, целью которых является переориентирование нагружаемой суставной поверхности головки плюсневой кости.
Принцип переориентирования более здоровой подошвенной поверхности головки плюсневой кости является вполне оправданным, а частота отличных и хороших результатов этих операций, очень высока.
Выполняется небольшой разрез кожи в области сустава. Выполняется осмотр сустава. Синовиальная ткань удаляется. При обнаружении по краям головки плюсневой кости костных разрастаний они удаляются. После этого объем движения пальца в плюсне-фаланговом суставе увеличивается до 80-90°.
Иногда, у молодых и физически активных пациентов, желающих сохранить приемлемый объем движений в плюснефаланговом суставе может быть выполнена интерпозиционная артропластика.
Во время этой операции из сухожильного лоскута формируется спейсер (прокладка) в виде «клубка», которая помещается в сустав. Результаты это операции очень хороши.
Послеоперационный период
Примерно в течение 10 дней после операции стопа фиксируется давящей повязкой, и пациент передвигается в послеоперационной обуви. Затем пациент начинает активные и пассивные упражнения, направленные на достижение максимально возможного объема движений в суставе.
Результаты операции
Операция чаще всего позволяет добиться удовлетворительного симптоматического эффекта. Движения восстанавливаются в объеме, достаточном для удовлетворительной функции стопы.
Некоторые врачи рекомендуют резецировать головку плюсневой кости и замещать ее эндопротезом, однако мы не считаем, что подобная операции может быть показана при данном заболевании.
Иногда единственной проблемой пациента является свободный фрагмент в полости сустава, и тогда бывает достаточно удалить только его, чтобы пациенту стало гораздо легче.
Выполняется маленький разрез над головкой плюсневой кости. Далее производится дебридмент (чистка) сустава, удаляются все свободные внутрисуставные тела.
В области тыльной поверхности головки вырезается костный клин шириной 5-7 мм. Не разрушенная подошвенная поверхность головки плюсневой кости разворачивается к тылу. Остеотомия фиксируется спицами. винтами или биоабсорбируемыми пинами. Стопа фиксируется гипсовой шиной, допускающей возможность нагрузки. Пациенту разрешают ходить с нагрузкой только на пятку.

Тыльная закрывающаяся клиновидная остеотомия. А, Заштрихованная зона головки представляет собой участок измененного хряща. В, Резекция измененного хряща и клиновидная остеотомия головки. С, Внутренняя фиксация 2-4 биоабсорбируемыми пинами.
Послеоперационный период
Через 4 недели после операции пациенты начинают ходить в обычной обуви с ограничением нагрузки на передний отдел стопы, начинаются упражнения, направленные на восстановление движений в переднем отделе стопы. Полная нагрузка допускается при наличии рентгенологических признаков консолидации.
Результаты
После операции отмечается достаточно высокая частота удовлетворенности пациентов, купирования болевого синдрома и возвращения к физической активности при минимальном уровне осложнений.

 Лечение стопы и голеностопного сустава в Москве
Лечение стопы и голеностопного сустава в Москве
