Стационар: ул. Фортунатовская дом 1, корп.10
Метатарзалгия, боль в переднем отделе стопы
Метатарзалгия — это состояние, характеризующееся болью в переднем отделе стопы. С греческого это слово так и переводится — «боль в плюсне» (передний отдел стопы состоит из 5 плюсневых костей).
С клинической точки зрения метатарзалгия — это не диагноз, а скорее симптом. Пациенты с метатарзалгией жалуются на боль в области переднего отдел стопы, нередко в области подошвы.
Боль они обычно описывают как ноющую, она усиливается при стоянии и ходьбе.
Причиной метатарзалгии являются повторяющиеся перегрузки переднего отдела стопы, приводящие хроническому локальному повреждению тканей. Зона максимальной болезненности чаще всего находится у оснований 2-3 пальцев стопы.
К развитию метатарзалгии могут предрасполагать такие состояния, как вальгусная деформация 1 пальца стопы, остеоартрит сустава 1 пальца, связочная нестабильность среднего отдела стопы, избыточное натяжение икроножной мышцы, врожденные деформации стопы и когтеобразные деформации пальцев.
При метатарзалгии нередко оказывается достаточно эффективным консервативное лечение.
Принципы лечения этого состояния включают:
- Точное установление причины данного состояния и ее устранение.
- Уменьшение повторяющихся перегрузок переднего отдела стопы.
- Перераспределение нагрузки с переднего отдела стопы на более широкие участки подошвенной поверхности стопы.
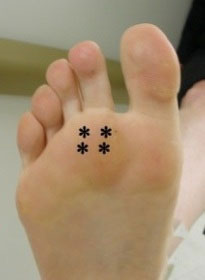
Типичная локализация боли при метатарзалгии
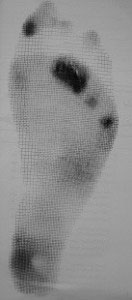
Локальная перегрузка переднего отдела стопы
Боль, которую пациенты испытывают при метатарзалгии, обычно локализуется в области переднего отдела стопы у оснований 2-3 пальцев (под головками 2 и 3 плюсневых костей). Пациенты нередко описывают свои ощущения так, будто они «ходят по мелкой гальке» или будто у них под пальцами «скатался носок».
Боль обычно носит ноющий характер, усиливается при стоянии или ходьбе, особенно на твердой поверхности. Также пациенты могут отмечать ощущение жжения, распространяющееся до кончиков пальцев.
По мере прогрессирования состояния могут формироваться когтеобразные деформации пальцев. При таких деформациях подошвенная жировая подушка, расположенная под головками плюсневых костей и поглощающая приходящуюся на передний отдел стопы нагрузку, смещается вперед, и головки плюсневых костей вместе с плюснефаланговыми суставами (ПФС) остаются «незащищенными».
Отсутствие защиты и поглощения нагрузок приводит к формированию под головками плюсневых костей мозолей, называемых натоптышами, и усилению симптомов метатарзалгии.
К сожалению, у некоторых пациентов причины метатарзалгии маскируются развивающейся вторичной когтеобразной деформацией пальцев, которая усугубляет имеющуюся симптоматику.
Если сделать отпечаток стопы в положении стоя (плантограмму), то мы увидим признаки перегрузки (более интенсивного окрашивания) в области соответствующих головок плюсневых костей.
Продолжающиеся перегрузки приводят к хроническому повреждению анатомических образований, которые подвергаются таким перегрузкам. Этими анатомическими образованиями являются капсула плюсне-фалангового сустава, подошвенная пластинка и плюсневая кость (ее головка и/или шейка).
Постоянное раздражение плюсне-фалангового сустава в результате перегрузки приводит к его воспалению. Сустав становится отечным. Такое воспаление ПФС называют синовит.
Пациенты при этом не могут полностью согнуть пальцы. Часто пациенты указывают на образование «косточек» по краям стопы.
На ранних стадиях заболевания симптомом воспаления может быть искривление малых пальцев стопы.
Важно понимать: многие пациенты и врачи могут ошибочно связывать ту или иную форму метатарзалгии с невромой Мортона.
Неврома Мортона тоже может быть причиной метатарзалгии, однако значительно чаще встречается вторичный неврит (воспаление нерва) на фоне хронических повторяющихся перегрузок плюсне-фаланговых суставов.
В такой ситуации удаление невромы не приведет к полному исчезновению симптоматики либо эффект от операции будет временным.
Лучевая диагностика
На рентгенограммах пациентов с метатарзалгией нередко можно видеть удлинение 2 или 3 плюсневых костей относительной первой или четвертой. Изредка может формироваться истинный подвывих или даже вывих в плюсне-фаланговых суставах.
Также могут быть видны признаки вальгусной деформации 1 пальца или нестабильности среднего отдела стопы.
Метатарзалгия обычно достаточно хорошо поддается консервативному лечению.
Если за счет такого лечения удается устранить основную причину заболевания, то лечение будет эффективно и в долгосрочной перспективе.
Основным принципом консервативного лечения является разгрузка болезненной зоны стопы.
Сделать это можно за счет подбора более комфортной обуви, использования вкладышей в области переднего отдела стопы, мягких хорошо моделирующихся стелек, модификации активности, выполнения упражнений, направленных на растяжение мышц голени и укрепление мышц стопы, приема НПВП (нестероидных противовоспалительных препаратов).
- Комфортная обувь: ношение обуви на высоком каблуке и с узким носком, к сожалению, только лишь усилит симптомы за счет перегрузки переднего отдела стопы. Использование обуви с жесткой и несколько закругленной подошвой позволит разгрузить передний отдел стопы.
Ортопедическая обувь в представлении пациентов — это некрасивые безвкусные ботинки, поэтому многие пациенты раньше отказывались носить такую обувь. Сегодня же у производителей обуви есть самые различные линейки продукции для самых различных нужд, обладающие всеми необходимыми характеристиками ортопедической обуви.
- Метатарзальные вкладыши: это весьма эффективное средство лечения данного состояния. При правильном применении они позволяют эффективно разгрузить болезненный участок стопы. Как видно нарисунке, вкладыш должен располагаться перед участком, подвергающимся перегрузке.
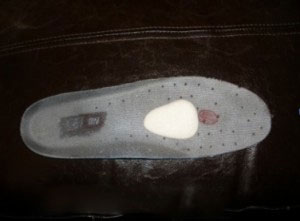
Метатарзальный вкладыш
- Мягкие стельки: мягкие хорошо моделирующиеся стельки служат своего рода амортизатором и позволяют разгрузить болезненный участок стопы.
- Подпальцевые вкладыши, используемые при молоткообразной деформации пальцев, или тейпирование в правильном положении помогают вернуть подошвенную пластинку плюсне-фаланговых суставов в ее нормальное положение и уменьшить тем самым боль под соответствующей головкой плюсневой кости.
- Модификация активности: контрактура икроножной мышцы (эквинусная контрактура) увеличивает нагрузку на передний отдел стопы. Упражнения, способствующие растягиванию этой мышцы, позволяет устранить компонент боли, вызванный ее избыточным натяжением.
При воспалении плюсне-фалангового сустава нередко развивается и гипотрофия мелких (собственных) мышц стопы, что способствует усилению симптомов.
Укрепление этих мышц с помощью специальных упражнений улучшит их работу, и вы лучше сможете переносить приходящиеся на стопу нагрузки.
- Нестероидные противовоспалительные препараты (НПВП): эти препараты эффективны при умеренном и выраженном болевом синдроме и позволяют изменить восприятие болевых ощущений на период, пока другие консервативные средства еще в должной мере не начали работать.
- Введение кортикостероидов: введение в пораженный сустав кортикостероидного гормона в ряде случаев позволяет добиться временного симптоматического эффекта, который продлится 1-3 месяца. Повторные инъекции могут привести к дегенерации связочных структур и вторичной деформации пальцев.
У небольшого числа пациентов консервативное лечение так или иначе окажется неэффективным. Таким пациентам может быть показано оперативное лечение.
Для лечения этой патологии предложен целый ряд хирургических вмешательств, которые применяются изолированно или в различных сочетаниях друг с другом.
При наличии «когтеобразной» деформации пальцев может быть показано хирургическое лечение этой деформации.
За счет коррекции такой деформации мы добиваемся репозиции подошвенной жировой подушки под головки плюсневых костей.
Для коррекции когтеобразной деформации также предложен целый ряд методик, выбор которых зависит от выраженности деформации, ее ригидности и личных предпочтений хирурга.
При наличии воспаления сустава основания пальца (плюсне-фалангового сустава) может быть выполнено удаление воспаленной внутренней синовиальной выстилки сустава (синовэктомия).
Последняя нередко выполняется в комбинации с другими процедурами.
При относительном удлинении 2-3 плюсневых костей может быть эффективна укорачивающая остеотомия этих плюсневых костей, одной из разновидностей которых является остеотомия Weil. За счет укорочения плюсневых костей на 3-6 мм значительно меняется характер распределения нагрузки на эти кости.
В условиях вальгусной деформации 1 пальца стопы значительно меняется характер нагрузки на передний отдел стопы, поэтому такая деформация также подлежит коррекции. При избыточном натяжении икроножной мышцы и отсутствии эффекта от физиотерапии может быть показано удлинение икроножной мышцы (операция Strayer).
Осложнения могут развиваться при любых хирургических вмешательствах, в т.ч. при операциях по поводу метатарзалгии. Такими осложнениями могут быть:
- Проблемы с заживлением раны
- Инфекция
- Несращение (при артродезе проксимального межфалангового сустава)
- Травма нервов, обеспечивающих чувствительность пальцев стопы
- Тромбоз глубоких вен — нечасто
- Тромбоэмболия легочной артерии — очень редко
Операции по поводу деформаций переднего отдела стопы на самом деле не так предсказуемы и просты, как думают многие пациенты. И даже самые, казалось бы, простые из этих операций могут приводить к развитию осложнений, характер которых определяется типом выполненного вмешательства. К таким специфическим осложнениям относят:
- Сохранение симптомов. Нередко бывает сложно полностью избавить пациентов от их жалоб, поскольку метатарзалгия — это чаще всего хроническая проблема. При этом состоянии некоторые ткани уже оказываются поврежденными, и обернуть вспять эти изменения далеко не всегда возможно. Бывают даже ситуации, когда после операции пациентам становится еще хуже.
- Контрактура пальцев. Пальцы, на которых выполняется операция, чаще всего уже утратили свою нормальную подвижность. Обычно это не является большой проблемой для пациентов, однако в некоторых случаях это становится причиной дискомфортных ощущений.
- Рецидив деформации пальцев. Задачей операций на пальцах стопы является устранение или коррекция деформации пальцев и связанных с этим жалоб пациента, однако восстановление нормального положения пальца и баланса окружающих мягких тканей является на самом деле непростой задачей, поэтому деформация так или иначе может рецидивировать.
- Онемение части или всего пальца. Такое осложнение встречается нечасто, однако оно возможно, поскольку небольшие нервы, ответственные за чувствительность пальца, располагаются в непосредственной близости к зоне операции и могут быть повреждены.
- Метатарзалгия вследствие перераспределения нагрузки. После операции, в ходе которой выполняется коррекция когтеобразной деформации пальца или изменение положения одной из плюсневых костей, возможно изменение характера распределения нагрузок, приходящихся на передний отдел стопы. Это в свою очередь может вести к усилению болевого синдрома в другой, ранее менее клинически значимой части стопы.
- Нарушение кровоснабжения кончика пальца. Такое осложнение встречается достаточно редко. Кончик пальца кровоснабжается двумя небольшими артериями (по одной с каждой стороны пальца). У некоторых пациентов одна такая артерия может отсутствовать. Если кровоснабжение пальца будет нарушено, ткани пальца погибнут, и может понадобиться ампутация части или пальца целиком.

 Лечение стопы и голеностопного сустава в Москве
Лечение стопы и голеностопного сустава в Москве
