Стационар: ул. Фортунатовская дом 1, корп.10
Молоточкообразные пальцы
Молоточкообразная деформация — это один из вариантов деформаций малых пальцев стопы.
Перед тем, как ознакомиться с особенностями данного типа деформации, возможно, вы захотите побольше узнать о нормальной анатомии малых пальцев стопы.
При молоточкообразной деформации нормальная анатомия пальца меняется.
Деформация характеризуется сгибанием в ДМФС при сохранении нормальной анатомии ПМФС и ПФС.

Молоточкообразная деформация дистального межфалангового сустава
На ранних стадиях деформации пальцы могут сохранять свою подвижность, т.е. возможна пассивная коррекция деформации. По мере прогрессирования деформация становится фиксированной.

Молоточкообразная деформация 2 и 3 пальцев стопы
Молоточкообразная деформация пальцев стопы обычно носит идиопатический характер. Это означает, что истинной причины деформации мы не знаем. Ее развитие может быть связано со следующими факторами:
- Травма
- Врожденные аномалии развития
- Ношение некомфортной обуви
- Ранее выполненное вмешательство на ПМФС пальца
- Нейромышечные заболевания
- Высокий свод стопы (полая стопы)
Пациенты с молоточкообразной деформацией пальцев стопы обычно предъявляют жалобы на боль в области формирующейся на подушечке пальца мозоли либо вследствие давления на ногтевую пластинку пальца.
В ходе клинического обследования мы определяем, мобильная это деформация или фиксированная, отмечаем, если ли в области подушечки пальца мозоль или изъязвление кожи.
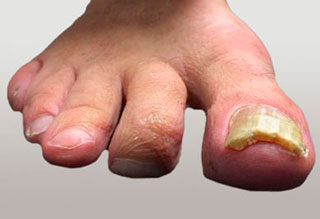

Пациент с длительно существующей фиксированной молоточкообразной деформацией 2 пальца
Первоначальным дополнительным методом исследования является рентгенография стопы, которая позволяет в т.ч. исключить другие заболевания переднего отдела стопы.
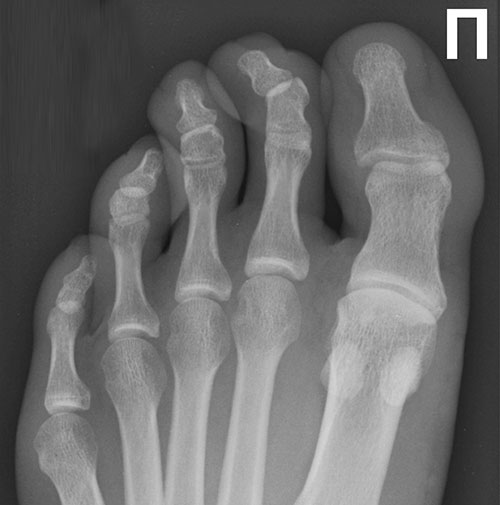
Молоточкообразная деформация 2 пальца
Молоточкообразная деформация со временем может прогрессировать. Когда она становится фиксированной, исчезает возможность нормального распределения нагрузок на суставы пальца стопы. На подушечку пальца будет оказываться точечное избыточное давление. Со временем также может подвергаться деформации ногтевая пластинка. На коже может формироваться болезненная мозоль, а в тяжелых случаях даже язва.
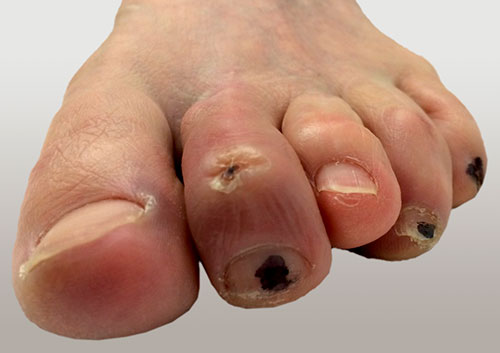
Фото стопы пациента, перенесшего ранее вмешательство на пальце стопы, у которого в настоящее время сформировалась язва на фоне молоточкообразной деформации
Консервативное лечение ставит перед собой задачи уменьшить выраженность болевых ощущений и замедлить или прекратить прогрессирование деформации. Оно будет эффективно скорее всего только на ранних стадиях заболевания.
Консервативное лечение всегда должно быть первой линией терапии. Его варианты включают:
Напальчники
Сделанные из силикона, напальчники одеваются на палец и защищают его от прямого давления и контакта с обувью.
Тейпирование
Тейпирование позволяет фиксировать палец в нейтральном положении. Также оно стабилизирует суставы пальца и позволяет уменьшить выраженность симптомов. Для коррекции молоточкообразной деформации существует специальные моделируемые шины.
Ортопедические стельки
Мягкие стельки с подушечкой под деформированные пальцы стопы.
Нестероидные противовоспалительные препараты
Использование НПВП позволяет уменьшить выраженность дискомфортных ощущений.
Обувь
Использование просторной обуви с жесткой носовой частью, препятствующей сдавлению пальцев. Избегайте ношения обуви на высоком каблуке.
Физиотерапия
Упражнения, направленные на растяжение икроножной мышцы, позволяющие уменьшить перегрузку переднего отдела стопы.
Упражнения, направленные на растяжение пальца и придание ему выпрямленного положения.
Оперативное лечение показано пациентам, у которых оказалось неэффективным лечение консервативное.
Пациенты должны отдавать себе отчет в том, что выбор в пользу оперативного лечения должен быть тщательно обдуманным.
К любому варианту оперативного лечения необходимо подходить взвешенно, отдавая предпочтение в первую очередь менее инвазивным и травматичным вмешательствам.
Существует несколько вариантов оперативного лечения, каждый из которых выбирается исходя из индивидуальных особенностей пациента и стадии заболевания. Нередко выполняются комбинированные вмешательства. Поскольку деформация развивается на фоне мышечного дисбаланса, для достижения коррекции деформации, минимизации риска ее рецидива может быть показано перемещение или удлинение сухожилий. При планировании оперативного вмешательства важным моментом является тот факт, фиксированная деформация или мобильная.
Наиболее распространенными вариантами хирургических вмешательств, используемыми в комбинации друг с другом, являются:
При мобильной молоточкообразной деформации
- Тенотомия длинного сгибателя пальца (FDL)
- Релиз подошвенной капсулы ДМФС
- Временная фиксация пальца в нейтральном положении спицей
При фиксированной молоточкообразной деформации
- Артродез ДМФС — при фиксированной деформации недостаточно просто придать пальцу нейтральное положение и зафиксировать. По прекращении фиксации высок риск рецидива деформации. С тем, чтобы минимизировать этот риск, выполняется резекция суставных поверхностей средней и дистальной фаланг пальца и фиксация ДМФС в нейтральном положении. Формирование ложного сустава после таких операций бывает нечасто, однако даже фиброзное сращение у большинства пациентов будет также достаточно эффективно. Для временной фиксации пальца в правильном положении используется спица, которая удаляется через 4-6 недель.
Длительно существующая фиксированная деформация
- При наличии инфекционного воспаления окружающих тканей или клинически значимой некорригируемой деформации изредка может быть показана ампутация пальца
Минимально инвазивные вмешательства
- Некоторые из приведенных выше вмешательств на начальном этапе могут быть выполнены с использованием минимально инвазивных методик
Задачами оперативного лечения являются коррекция деформации, купирование болевых ощущений и возвращение пациента к полноценной физической активности.
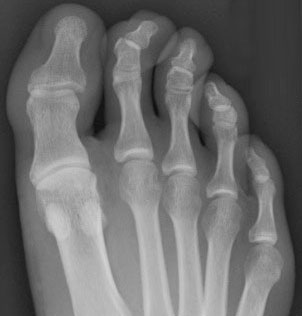
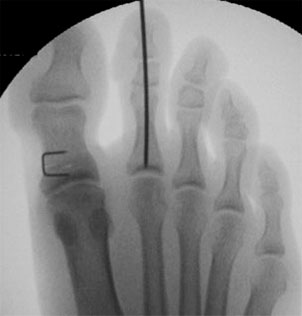
Рентгенограммы стопы пациента с межфаланговой вальгусной деформацией 1 пальца и молоточкообразной деформацией 2 пальца, которому выполнена Akin-остеотомия проксимальной фаланги 1 пальца и артродез ДМФС 2 пальца. Последний временной фиксирован спицей
Вы должны понимать, что осложнения того или иного заболевания могут развиваться как после, так и в отсутствие оперативного лечения.
Возможные осложнения консервативного лечения включают:
- Усиление болевого синдрома
- Прогрессирование деформации
- Формирование язв на подушечке пальца
- Формирование язв на тыльной поверхности пальца в зоне его контакта с обувью
- Инфицирование язв
Осложнения могут возникать при любых хирургических вмешательствах на стопе. Более подробно послеоперационные осложнения рассматриваются в соответствующем разделе.
Возможные осложнения любого хирургического вмешательства включают:
- Риски и осложнения анестезии
- Кровотечение
- Инфекция (поверхностная и глубокая)
- Тромбозы
- При малоинвазивных вмешательствах иногда бывает необходимо отказаться от малоинвазивной методики и перейти на открытую, в случаях, к примеру, когда хирург понимает, что открытая операция позволит добиться более благоприятного результата
- Невозможность полной коррекции деформации (особенно при длительно существующих деформациях)
- Необходимость повторных вмешательств
- Комплексный регионарный болевой синдром
Специфические осложнения хирургического лечения молоточкообразной деформации пальцев включают:
- Болезненный ложный сустав ДМФС
- Рецидив деформации
- Невозможность полной коррекции деформации
- Рецидив деформации со временем — наиболее вероятен при дисфункции подошвенной пластинки
- Сращение в порочном положении
- Встречается редко
- Минимальная деформация пальца может быть лишь косметической проблемой, поэтому большинство ортопедов стараются отговорить своих пациентов от операции в случаях, когда имеющаяся деформации представляет собой лишь косметический дефект
- При выраженной деформации, связанной со сращением костей в порочном положении, может быть показано ревизионное вмешательство
- Проблемы с заживлением раны (особенно при длительно существующих деформациях, сопровождающихся выраженным сокращением тканей)
- При длительно существующей деформации кровеносные сосуды, как и другие ткани, укорачиваются (сокращаются), в связи с чем выпрямление пальца может нарушить его кровоснабжение
- Нарушение кровоснабжение может привести к некрозу тканей, требующему ампутации части или всего пальца
- Риск подобных осложнений очень невелик
- Повреждение нервов, приводящее к онемению пальца
ПРИВЕДЕННЫЙ ВЫШЕ СПИСОК ОСЛОЖНЕНИЙ ДАЛЕКО НЕ ПОЛНЫЙ И ПРЕДСТАВЛЕН ЛИШЬ ДЛЯ ОЗНАКОМЛЕНИЯ
Пожалуйста, ознакомьтесь с информацией, касающейся того, с чем вы можете столкнуться после операции, в соответствующем разделе нашего сайта.
Вы должны понимать, что ниже представлен лишь примерный план реабилитации, в то время, как у каждого пациента процесс выздоровления проходит по-своему. Данная информация призвана помочь вам понять суть своего состояния, возможности лечения и реабилитации. Приведенные нами временные рамки — это лишь минимум, и, принимая решение в пользу оперативного лечения, вы должны иметь ввиду, что в вашем случае процесс заживления и реабилитации может продлиться дольше.
Ранний послеоперационный период
Практически все пациенты после операций по поводу когтеобразной деформации пальцев выписываются из клиники в день операции
После операции на вашей стопе будет повязка, подобная приведенной на данном фото.
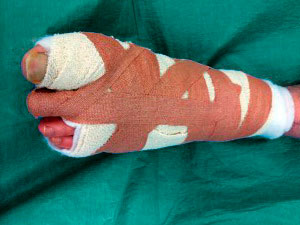
Послеоперационная повязка
Пожалуйста, не снимайте повязку самостоятельно. Также вам будет выдан черный послеоперационный ботинок с жесткой подошвой. Каждый раз, когда вы пойдете куда-либо, пожалуйста, не забывайте его надевать.

Послеоперационный ботинок с жесткой подошвой
В первые 48 часов после операции вам разрешается ходить с использованием двух костылей, лишь слегка касаясь стопой пола. По истечении этого периода вы может нагружать стопу настолько, насколько вам позволяют собственные ощущения. Об использовании костылей и возможной нагрузке вы побеседуете с физиотерапевтом сразу после операции и перед выпиской из клиники.
В первые 2 недели после операции старайтесь придавать стопе возвышенное положение и держать ее в этом положении 95% времени. В течение всего этого периода вам рекомендуется находиться дома.
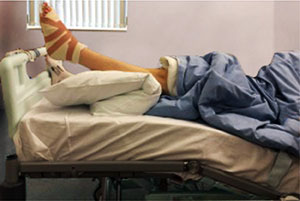
Возвышенное положение стопы и голеностопного сустава
У большинства людей дома конечно же нет функциональной кровати, как здесь на этом фото. Однако того же эффекта можно добиться и на обычной кровати или диване, подложив под стопы подушку. Не следует придавать возвышенное положение стопе, когда вы сидите на стуле. И еще раз советуем все первые две недели оставаться дома.
С тем, чтобы минимизировать риск инфекции, держите стопу в сухости и прохладе. Избегайте избыточной влажности и жары. Когда принимаете душ, надевайте на стопу герметичный мешок.
С целью профилактики тромбозов вен регулярно выполняйте движения в стопе и голеностопном суставе. Употребляйте достаточное количество жидкости. При наличии факторов риска тромбозов обязательно сообщите об этом своему лечащему врачу, при необходимости он может назначить вам антикоагулянты.
Две недели после операции
Вас осмотрит ваш лечащий врач и будет сделана перевязка, а также тейпирование пальцев.
На данном этапе, если отек купировался в достаточной мере, стопу рекомендуется держать в горизонтальном положении в течение дня 75% времени. В ночное время под стопу рекомендуется подкладывать одну подушку. Также не рекомендуется стоять или ходить дольше 15 минут за раз, в противном случае стопа будет отекать и болеть. Послеоперационную обувь вы должны носить еще 4 недели. Ненадолго разрешается выходить на улицу, длительность прогулок ограничивается болевыми ощущениями и отеком стопы.
Вождение автомобиля допускается только в случаях, когда у вас оперирована левая стопа, а автомобиль у вас с автоматической трансмиссией. Если оперирована правая стопа, то за руль рекомендуется садиться не раньше, чем через 7-8 недель после операции.
Мероприятия, направленные на снижение чувствительности рубца, начинаются только после полного заживления раны. С этой целью вы можете воспользоваться массажным кремом (например, Е45), который следует втирать в область рубца и вокруг него.
Упражнения, направленные на восстановление движений малых пальцев, начинают через 3 недели после операции и продолжают в течение 3 месяцев. Эти движения включают активное с сопротивлением и пассивное сгибание и разгибание пальцев. Занятия также должны включать упражнения, направленные на укрепление собственных мышц стопы.
Шесть недель после операции
Перед визитом к врачу вам будет выполнена контрольная рентгенография. С этими снимками вас осмотрит ваш лечащий врач и у вас будет возможность сравнить рентгенограммы до и после операции. Признаки сращения обычно становятся видны не раньше, чем через 6 недель после операции, иногда позже, у курильщиков они могут появиться только через 3 месяца после операции.
На данном этапе, если процесс заживления протекает благоприятно, отек и кровоизлияния должны практически полностью исчезнуть, хотя некоторый отек может сохраняться до 3-4 месяцев.
Примерно через 8 недель после операции вы сможете носить обычную обувь (с учетом возможного остаточного отека), однако мы все же рекомендуем носить обувь с жесткой подошвой. Продолжайте упражнения, направленные на восстановление подвижности пальцев, еще 6 недель.
Три месяца после операции
Если вы удовлетворены результатом, то это ваш последний визит к врачу.
Когда мне можно сесть за руль?
Наши рекомендации по этом поводу представлены выше и здесь. В конце концов, ответственность в этом вопросе полностью лежит на пациенте. Хороший способ понять, можно вам за руль или еще нет, — это поставить правую стопу на пол и сильно надавить, имитируя экстренное нажатие на педаль тормоза. Если вам страшно или больно, за руль лучше не садиться, это может быть небезопасно. Кроме того, при длительной езде ваша стопа долго будет находиться в вынужденном положении. Это может усилить послеоперационный отек.
Когда я могу вернуться к работе?
На самом деле все зависит от того, кем вы работаете. Если ваша работа связана с длительным стоянием, ходьбой или физическим трудом, то вернуться к такой работе можно через 8-12 недель. Если у вас сидячая работа, например, в офисе, то вернуться к ней вы сможете уже через 2 недели, однако возможно это лишь в порядке исключения и мы не советуем этого делать.
Каким должен быть окончательный результат?
Исчезновение болевого синдрома и коррекция деформации. Возможность заниматься спортом через 6 месяцев после операции. Иногда пациенты чувствуют, что их стопы стали «нормальными» и полностью зажили только через 1 год после операции.

 Лечение стопы и голеностопного сустава в Москве
Лечение стопы и голеностопного сустава в Москве
